Existen distintas terapias para cuando este mecanismo, diseñado para sobrevivir, te impide incluso vivir. Las más novedosas se pusieron en práctica entre algunos de los afectados por la dana Existen distintas terapias para cuando este mecanismo, diseñado para sobrevivir, te impide incluso vivir. Las más novedosas se pusieron en práctica entre algunos de los afectados por la dana
Le tenemos miedo al propio miedo. Da igual que sea una respuesta adaptativa, con una función clara de supervivencia: nos incomoda, nos agita, nos alerta, y nuestra primera reacción es querer suprimirlo. Sin embargo, el miedo no es el enemigo. Sólo es una herramienta para sobrevivir, un sistema primitivo que sigue actuando como si estuviéramos expuestos a peligros físicos constantes.
Lo que realmente nos debe asustar es cuando esa herramienta deja de ser útil. Cuando ese miedo —que debería ayudarnos— deja de ser adaptativo, eficaz, y empieza a interferir en la vida cotidiana. Este es el principal problema. Son miles de años de evolución que hacen que, según el neurocientífico Enrique Lanuza, el miedo «nos sirve para correr y que no nos pille el tranvía». Es perfecto para reaccionar ante un peligro inmediato. Pero para enfrentarnos al estrés laboral, al jefe o a una tesis, no nos sirve. Y, como añade, «eso nos genera ansiedad, porque las respuestas que podemos dar a este tipo de amenazas no ayudan en nada».
Aquí entra en juego la salud mental. No se trata de sentir miedo, sino de cómo se comporta dentro de nosotros. Para saber si hay un problema «hay que tener en cuenta varios factores: lo primero es la intensidad. […] El tiempo que tardamos en regularlo. […] Y cuánto nos interfiere en el día a día», señala Mila Molero, psicóloga general sanitaria, psicoterapeuta y clínica y consultora de EMDR.
Por tanto el problema no es el miedo en sí mismo es su desbordamiento, su permanencia, su capacidad para colonizar la rutina. «El miedo pierde su capacidad adaptativa y se convierte en un problema clínico cuando es desproporcionado, irracional, incontrolable y limita la vida diaria, llevando a la evitación de situaciones y causando síntomas físicos intensos (palpitaciones, sudoración, mareos), a los que el paciente teme en sí mismos. Esto altera su funcionamiento personal, laboral o social, aunque no exista un peligro real», concreta la psicóloga clínica del Clínico, Paz García.
Por tanto, el problema no es el miedo en sí mismo: es su desbordamiento, su permanencia, su capacidad para colonizar nuestra rutina.
Miedo, ansiedad y fobia
Cuando el miedo se desregula, deja de cumplir su función protectora y adopta formas distintas. A veces aparece como una reacción inmediata, otras como una preocupación constante, y otras como un bloqueo extremo. Ahí es donde conviene distinguir entre miedo, ansiedad o fobia.
Según el disfraz que se ponga, el miedo también involucra a regiones distintas del cerebro. Cuando hay un peligro real delante, la respuesta es automática y visceral: la amígdala activa el sistema de alarma sin pedir permiso al pensamiento racional.
Pero cuando el miedo se proyecta hacia el futuro y no hay un peligro presente, la gestión cambia de manos. Aquí manda la parte del cerebro que planifica lo que podría pasar. Según Lanuza, catedrático de la UV «ese es un miedo proyectado y eso depende más de la corteza prefrontal, que es la encargada, digamos, de esa planificación de lo que nos puede pasar». Esa capacidad de imaginar amenazas, especialmente cuando no se pueden controlar, es el terreno perfecto para la ansiedad. «Eso es en realidad también el fundamento de la ansiedad, el estar generando la posibilidad de amenazas, más aún si son contra las que tú no puedes hacer nada».
En muchos casos el miedo no desaparece cuando el peligro ha pasado y se convierte en un problema para un gran número de personas. De hecho, en la última encuesta de Salud de la Comunitat Valenciana, de la Conselleria de Sanidad muestra las cifras de prevalencia de trastornos en los que el miedo puede ser el origen, desencadenante o factor perpetuante principal.
Vayamos por partes. En cuanto al estado de salud percibido, un 79% de los valencianos considera que está bien o muy bien frente al 74% de los españoles, lo que nos sitúa cinco décimas por encima. Pero la prevalencia de la población con riesgo de mental es del 42,3% en mujeres y el 39,7% en hombres.
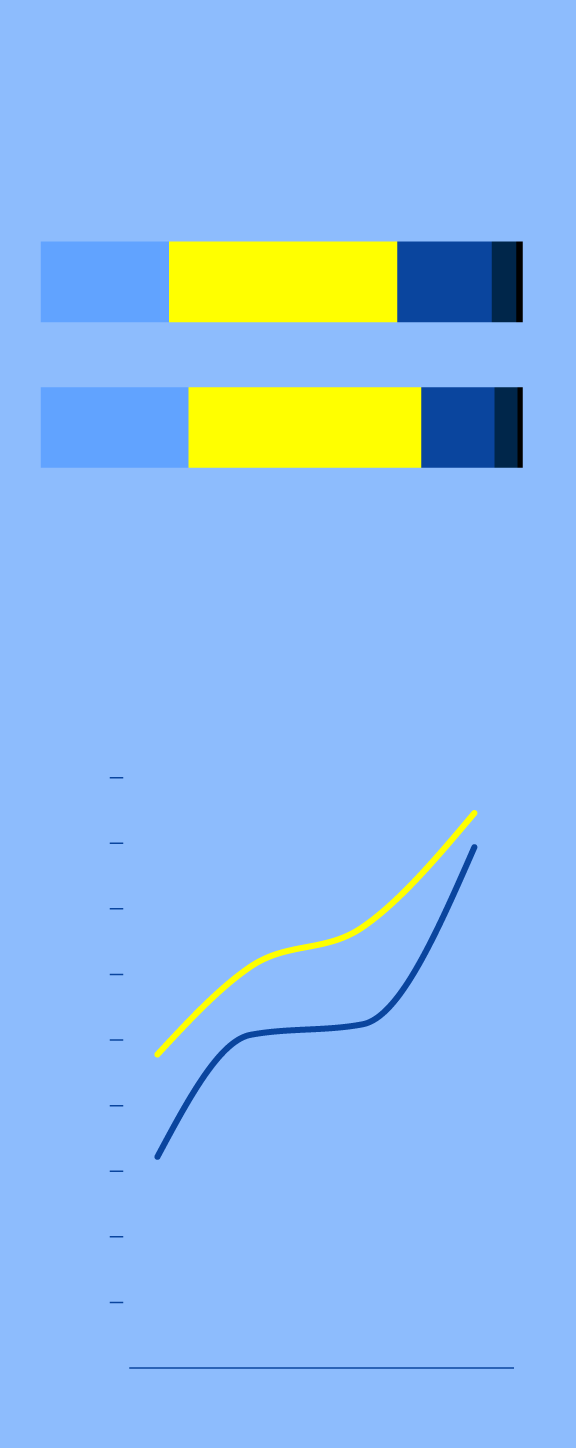
ESTADO DE SALUD PERCIBIDO
EN LOS ÚLTIMOS DOCE MESES
Media nacional
Muy bueno
Regular
C. Valenciana
PREVALENCIA DE LA POBLACIÓN
A RIESGO DE MALA SALUD MENTAL
Mujeres
Hombres

ESTADO DE SALUD PERCIBIDO
EN LOS ÚLTIMOS DOCE MESES
Media nacional
Muy bueno
Regular
C. Valenciana
PREVALENCIA DE LA POBLACIÓN
A RIESGO DE MALA SALUD MENTAL
Mujeres
Hombres

ESTADO DE SALUD PERCIBIDO EN LOS ÚLTIMOS DOCE MESES
Muy bueno
Regular
Muy malo
Media
nacional
C. Valenciana
PREVALENCIA DE LA POBLACIÓN A RIESGO DE MALA SALUD MENTAL
Mujeres
Hombres
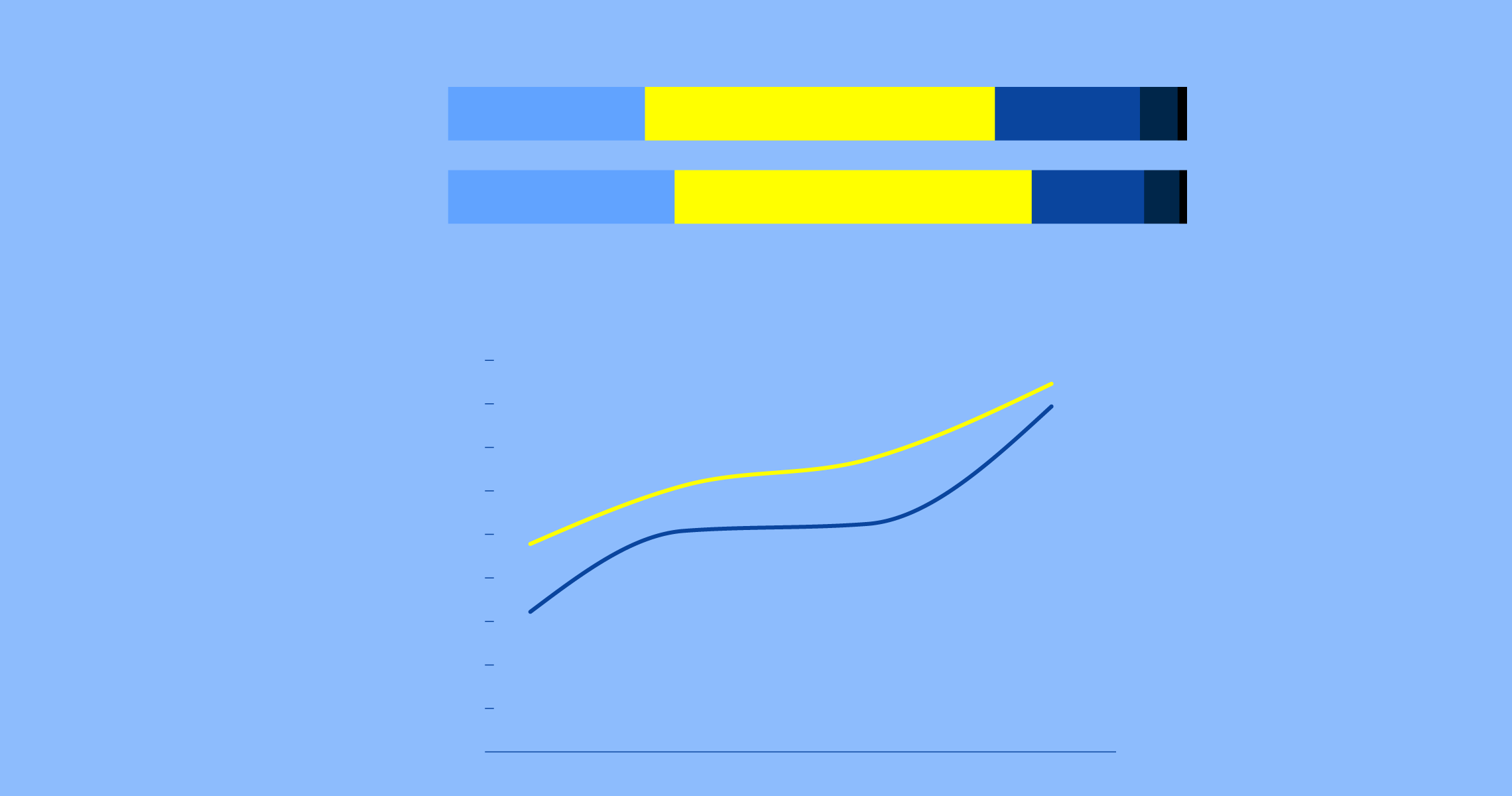
ESTADO DE SALUD PERCIBIDO EN LOS ÚLTIMOS DOCE MESES
Muy bueno
Regular
Muy malo
Media
nacional
C. Valenciana
PREVALENCIA DE LA POBLACIÓN A RIESGO DE MALA SALUD MENTAL
Mujeres
Hombres
Por otra parte, según el informe del ministerio de Sanidad sobre Salud Mental, el problema referido más frecuente es el trastorno de ansiedad que afecta al 6,7% de población (8,8% en mujeres, 4,5% en hombres). La anticipación es la estrella de los problemas en este campo.
En segundo lugar se encuentra el trastorno depresivo, que en principio no tiene una relación directa con el miedo. Sí lo tiene el tercer clasificado, la reacción de adaptación, que comprende las reacciones agudas y las prolongadas en el tiempo, e incluye las de carácter depresivo, ansioso o mixto.
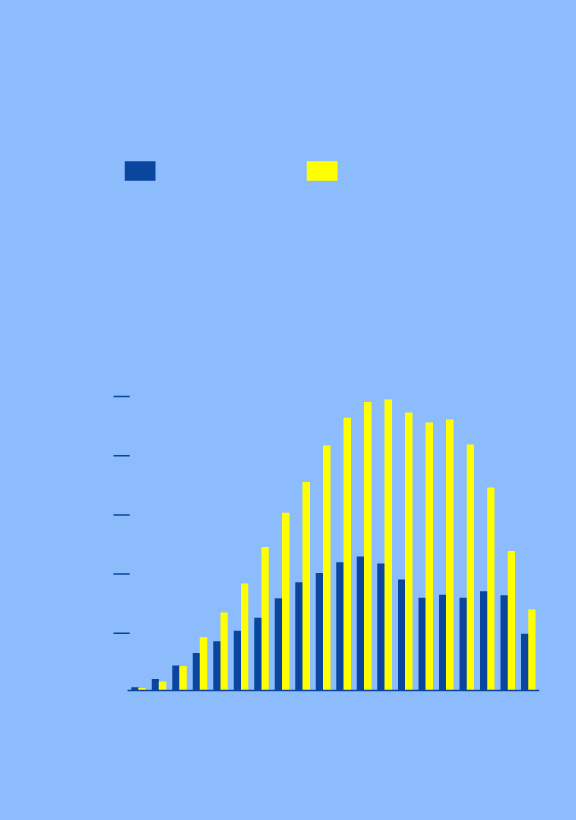
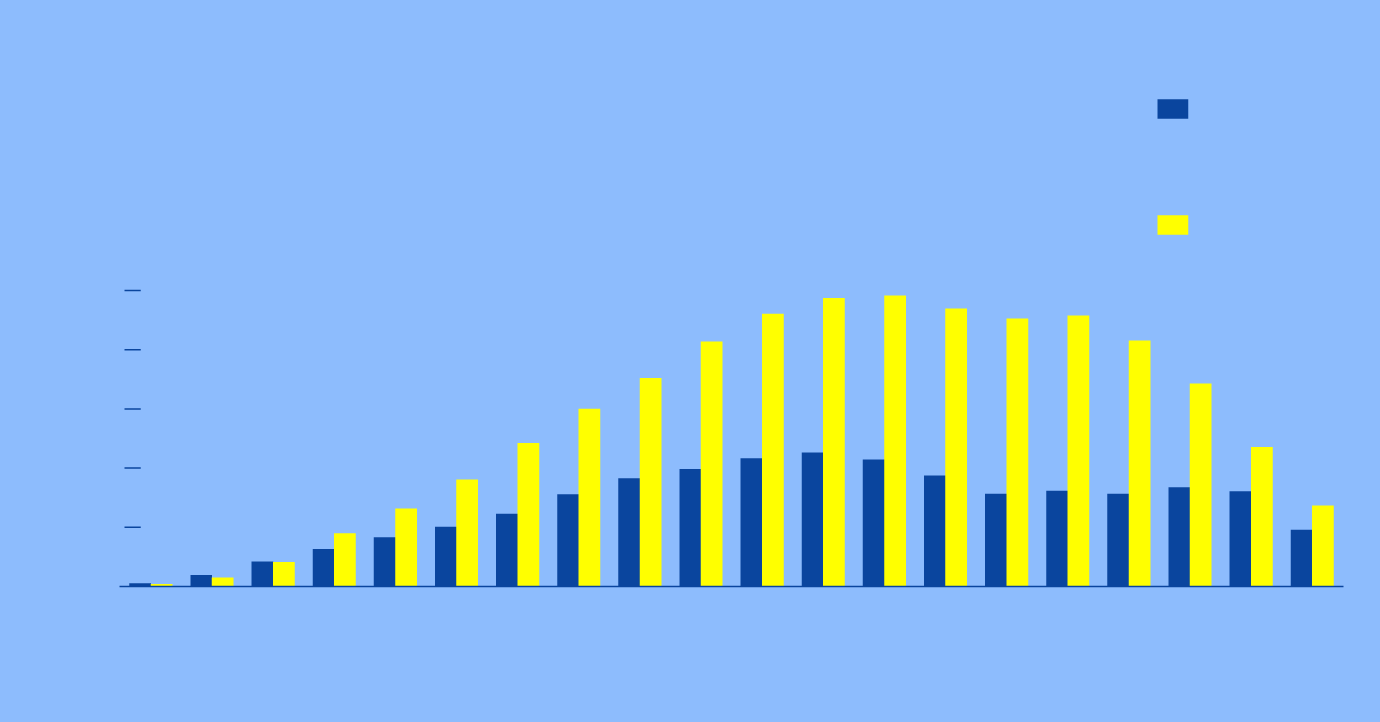
PREVALENCIA DEL TRANSTORNO
DE ADAPTACIÓN
Hombres
Mujeres
Por cada mil
habitantes
95 y
más
Grupos
de edad
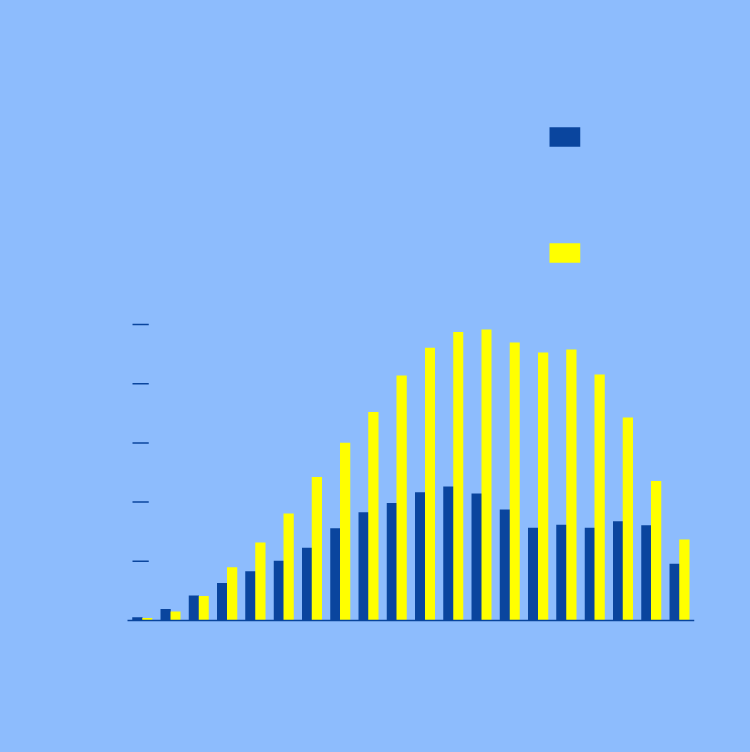
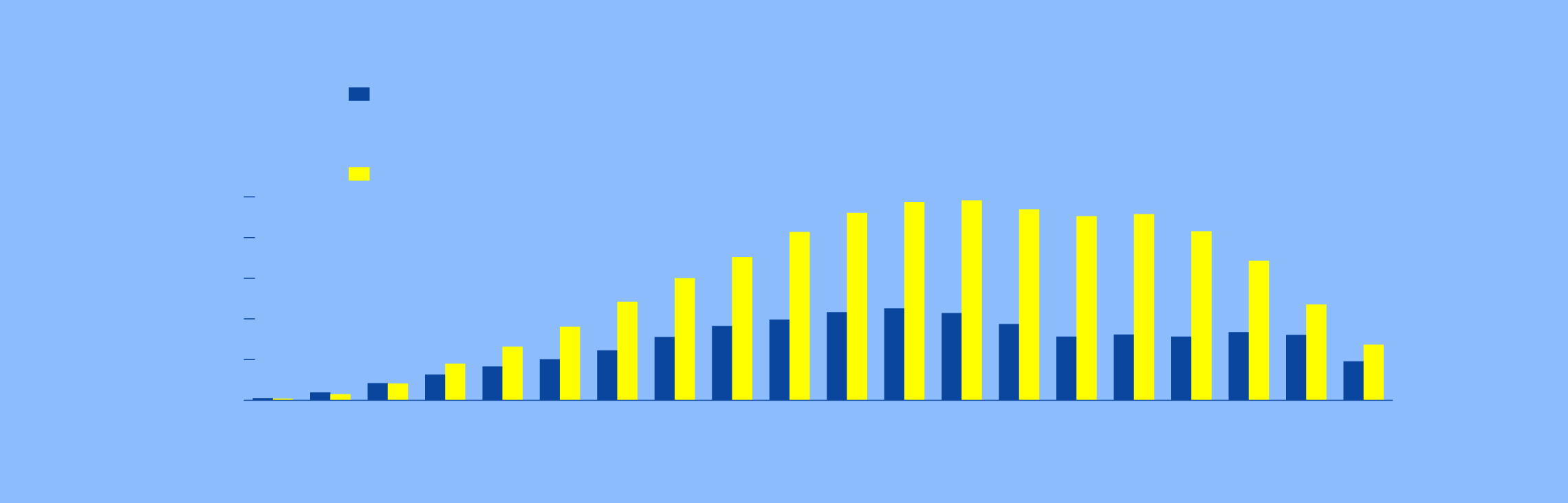
PREVALENCIA DEL TRANSTORNO
DE ADAPTACIÓN
Hombres
Mujeres
Por cada mil
habitantes
95 y
más
Grupos
de edad
PREVALENCIA DEL TRANSTORNO DE ADAPTACIÓN
Hombres
Por cada mil
habitantes
Mujeres
Grupos
de edad
95 y
más
PREVALENCIA DEL TRANSTORNO DE ADAPTACIÓN
Hombres
Por cada mil
habitante
Mujeres
95 y
más
Grupos
de edad
Cuando la respuesta a la amenaza se queda grabada
Vista su gran incidencia en la población hay que abordar la siguiente cuestión ¿por qué no desaparece el estado de alerta cuando la amenaza ya ha pasado? Lo que queda no es la emoción, sino la huella de la experiencia que la provocó. Para Mila Molero, «lo que sí que podemos sobrescribir no es tanto el miedo, sino la experiencia que condiciona una respuesta de miedo que se ha quedado ahí como sobredimensionada». El problema no es haber sentido miedo: es que el cerebro lo haya guardado de forma incorrecta.
Ese «guardado» ocurre cuando la experiencia no se procesa entera. En esos casos, la memoria no pasa a largo plazo de forma ordenada, sino que queda activa. Molero lo describe así: «cuando hay un recuerdo que no lo tengo digerido […] significa que esa memoria no se ha consolidado en la memoria a largo plazo y sigue estando ahí, como si acabara de pasar». Lo que debería ser pasado se comporta como presente.
Es interesante en este punto ver cómo funciona la memoria
Tratar el miedo
En las patologías relacionadas con el miedo, hay una alarma en nuestro interior que se ha quedado encendida y para desactivarla se requiere de intervención especializada. Es como si hubiera una bomba de relojería a punto de estallar. Hay que llamar al artificiero.
De entre las terapias reconocidas de mayor efectividad, destacan la terapia cognitivo-conductual (TCC), la de exposición y la terapia EMDR (Desensibilización y Reprocesamiento por Movimientos Oculares).
Ambas estrategias se complementan: la primera enseña al cuerpo que el peligro no existe; la otra enseña a la mente que no todo lo que asusta es una amenaza. Pero hay una tercera vía que no sólo desactiva el miedo, sino que reordena la memoria que lo provoca y además, sin forzar al paciente a enfrentarse de inmediato a aquello que teme. Hablamos de la terapia de Desensibilización y Reprocesamiento por Movimientos Oculares.
Sí, has leído bien, movimientos oculares. Vayamos por orden. La EMDR no busca convencer racionalmente al paciente. No trabaja desde la lógica. Así que es especialmente útil cuando el miedo está condicionado por una experiencia que no se ha digerido. De este modo, no se trabaja sobre la emoción aislada, sino sobre la memoria que la origina. Mila Molero, especialista en esta terapia, lo formula así: «lo que sí que podemos sobrescribir no es tanto el miedo, sino la experiencia que condiciona una respuesta de miedo que se ha quedado ahí como sobredimensionada». En esos casos, el tratamiento no empieza exponiendo al paciente, sino desprogramando la huella que lo mantiene activado.
Por eso, EMDR se recomienda cuando la exposición directa no es tolerable o puede generar más bloqueo. Paz García explica que permite procesar el trauma sin forzar la permanencia frente al estímulo negativo ni exigir una verbalización detallada, utilizando la estimulación bilateral. Desde su experiencia clínica que incluye intervenciones con afectados por la dana, es un abordaje que suele percibirse como más rápido y genera menos malestar, además de favorecer una «reestructuración cognitiva espontánea» y una integración del aprendizaje «de manera muy orgánica».
¿Cómo es esto posible? Si ya el planteamiento parece cosa de magia, las sesiones no le van a la zaga. Imagina un paciente evocando una imagen que le produce pavor, las sensaciones físicas y la creencia asociada a ese recuerdo. El terapeuta lo va guiando para que recupere ese recuerdo que tenía consolidado y almacenado a largo plazo.
Al mismo tiempo, se le proporciona un estímulo alternante (movimientos oculares, sonidos bilaterales o estímulos táctiles); es decir, mientras el profesional le guía en la recuperación y exposición al recuerdo, mueve acompasadamente los dedos índice y corazón de un lado a otro frente a sus ojos. Como si de un procedimiento hipnótico se tratara. Este mecanismo mantiene el recuerdo activo, pero no bloqueado, entrando en un estado vulnerable a ser modificado. La clave neurobiológica es que la memoria se vuelve maleable en ese momento, permitiendo su modificación, tal como describen los tratados científicos sobre reconsolidación.
Qué ocurre en el cerebro
Los estudios muestran que durante la sesión de EMDR el cerebro reorganiza dónde archiva los recuerdos. En las imágenes cerebrales tomadas durante el proceso se observa una migración desde regiones altamente emocionales hacia zonas asociativas más racionales. El doctor y neurofisiólogo Marco Pagani demostró que tras el tratamiento desaparece la hiperactivación en áreas límbicas y aumenta la actividad en regiones corticales multiasociativas. O lo que es lo mismo, el recuerdo deja de ejecutarse como amenaza y se almacena como información sin carga emocional. La experiencia se ha reordenado para que deje de actuar como una amenaza actual.
¿Y todo por mover dos dedos frente a los ojos del paciente? Obviamente no es tan sencillo, se trata de un proceso que debe ser guiado por un profesional formado en esta técnica ya que su eficacia no se debe a la exposición, sino a la atención dual. El paciente mantiene activa la imagen que le perturba mientras el estímulo bilateral (los dedos moviéndose ante sus ojos) compite por recursos en la memoria de trabajo. Esto reduce la intensidad emocional y facilita la reorganización de la memoria. Es decir, la competición en la memoria de trabajo «favorece la debilitación de los recuerdos y las asociaciones» tal y como demostró el psicólogo educativo australiano John Sweller.
El recuerdo traumático pierde carga emocional y el recuerdo del paciente sobre él se modifica
Este modo de reorganizar emociones no es nuevo: el cerebro lo hace cada noche. Recordemos: movimientos oculares. La propia creadora de la EMDR, Francine Shapiro, vinculó la terapia a los movimientos oculares que ocurren durante la fase REM del sueño. Y es que en esta fase se reordenan las memorias emocionales y se debilitan las que ya no son útiles. La doctora Shapiro, descubrió en 1987 que los movimientos oculares reducían la intensidad de pensamientos negativos recurrentes y a partir de ahí desarrolló el protocolo de actuación, con fases estructuradas, para tratar traumas, recuerdos perturbadores, fobias, estrés postraumático, etc.
Así, el EMDR podría reactivar los mismos mecanismos neurofisiológicos que usa el cerebro durante el sueño REM para procesar y archivar recuerdos emocionales. Ambos estados combinan la activación emocional y la integración cognitiva, lo que permite disolver el miedo asociado a los recuerdos. De hecho, algunos autores describen esta terapia como una forma de «sueño REM inducido en estado despierto».
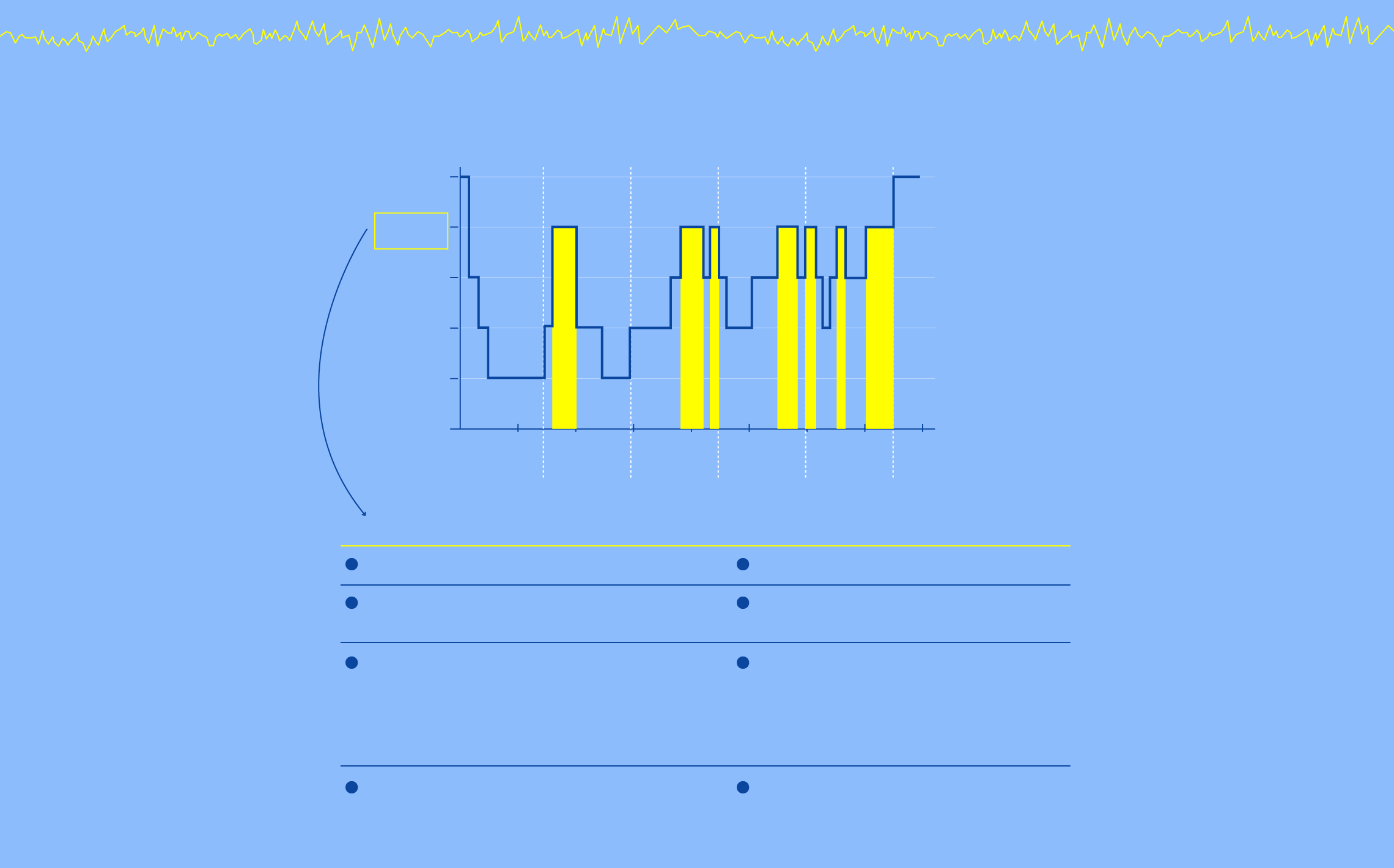
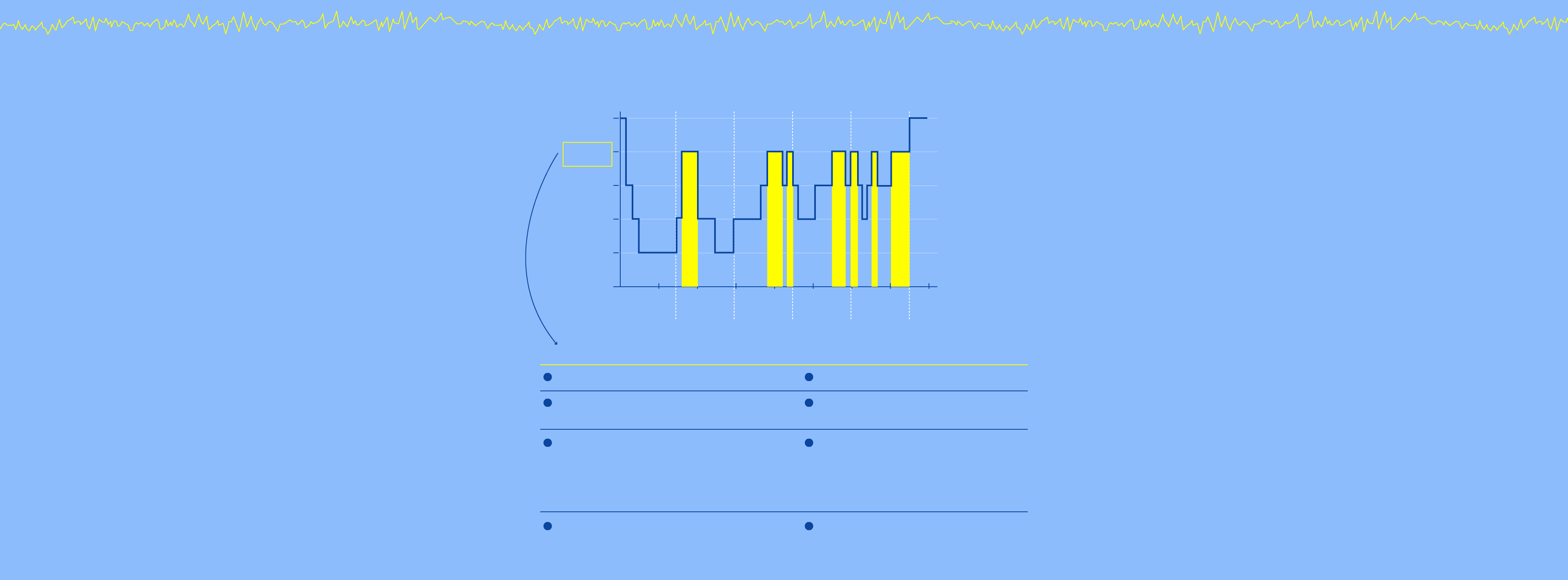
Estos son los paralelismos entre ambos estados:
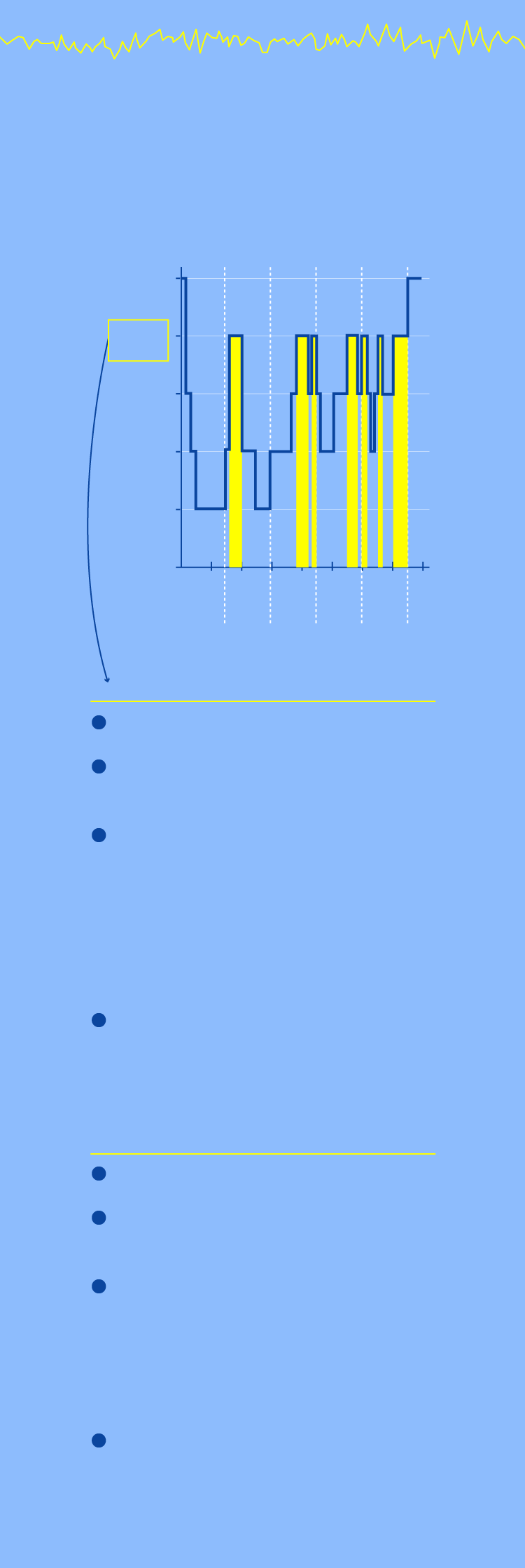
Ondas en diente de sierra
características de la fase REM
y presentes en EMDR
FASES DEL SUEÑO
Vigilia
REM
N1
N2
N3
Ciclos
Se da unas cinco veces cada noche
Movimientos oculares rápidos
Se reactivan y reorganizan recuerdos recientes
Consolidación de memoria:
el hipocampo (donde se guardan los recuerdos recientes) transfiere información a la corteza cerebral (donde se almacenan a largo plazo)
La noradrenalida, químico inductor de la ansiedad, se apaga por lo que se favorece la recuperación de la estabilidad emocional
Estimulación bilateral del EMDR
Movimientos oculares inducidos
Facilitan la recuperación
de recuerdos
Reprocesamiento y consolidación del recuerdo: el cerebro reevalúa la información emocional y la archiva sin el componente de miedo
Reducción de la activación amigdalar: la amígdala deja de enviar señales intensas de amenaza
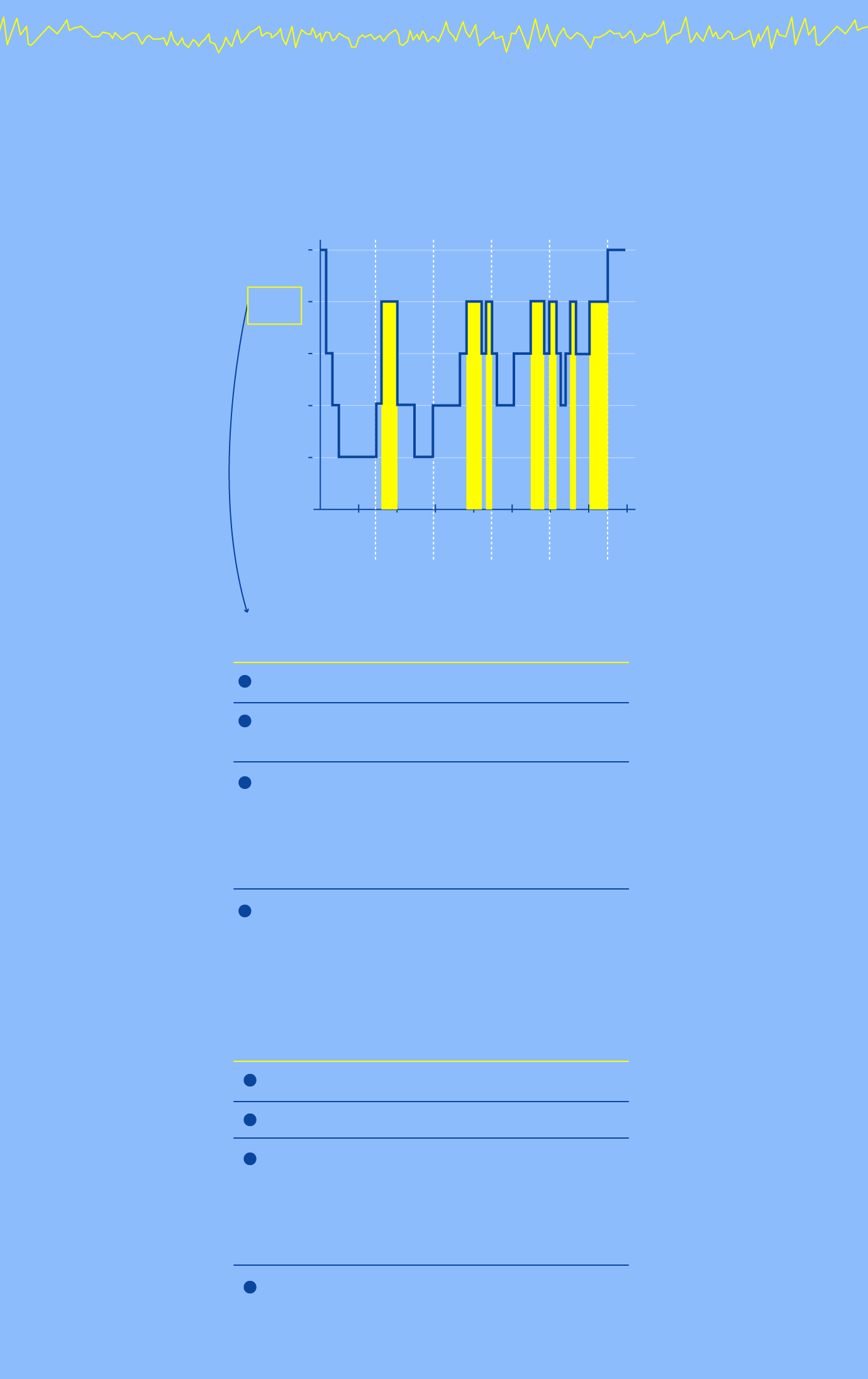
Ondas en diente de sierra
características de la fase REM
y presentes en EMDR
FASES DEL SUEÑO
Vigilia
REM
N1
N2
N3
Ciclos
Se da unas cinco veces cada noche
Movimientos oculares rápidos
Se reactivan y reorganizan recuerdos recientes
Consolidación de memoria: el hipocampo (donde se guardan los recuerdos recientes) transfiere información a la corteza cerebral (donde se almacenan a largo plazo)
La noradrenalida, químico inductor de la ansiedad, se apaga por lo que se favorece la recuperación de la estabilidad emocional
Estimulación bilateral del EMDR
Movimientos oculares inducidos
Facilitan la recuperación de recuerdos
Reprocesamiento y consolidación del recuerdo: el cerebro reevalúa la información emocional y la archiva sin el componente de miedo
Reducción de la activación amigdalar: la amígdala deja de enviar señales intensas de amenaza
Ondas en diente de sierra
características de la fase REM
y presentes en EMDR
FASES DEL SUEÑO
Vigilia
REM
Etapa N1
Etapa N2
Etapa N3
Ciclo 1
Ciclo 2
Ciclo 3
Ciclo 4
Ciclo 5
Estimulación bilateral del EMDR
Se da unas cinco veces cada noche
Movimientos oculares rápidos
Movimientos oculares inducidos
Facilitan la recuperación de recuerdos
Se reactivan y reorganizan recuerdos recientes
Consolidación de memoria: el hipocampo (donde se guardan los recuerdos recientes) transfiere información a la corteza cerebral (donde se almacenan a largo plazo)
Reprocesamiento y consolidación del recuerdo: el cerebro reevalúa la información emocional y la archiva sin el componente de miedo.
Reducción de la activación amigdalar: la amígdala deja de enviar señales intensas de amenaza
La noradrenalida, químico inductor de la ansiedad, se apaga por lo que se favorece la recuperación de la estabilidad emocional
Ondas en diente de sierra
características de la fase REM
y presentes en EMDR
FASES DEL SUEÑO
Vigilia
REM
Etapa N1
Etapa N2
Etapa N3
Ciclo 1
Ciclo 2
Ciclo 3
Ciclo 4
Ciclo 5
Estimulación bilateral del EMDR
Se da unas cinco veces cada noche
Movimientos oculares rápidos
Movimientos oculares inducidos
Facilitan la recuperación de recuerdos
Se reactivan y reorganizan recuerdos recientes
Consolidación de memoria: el hipocampo (donde se guardan los recuerdos recientes) transfiere información a la corteza cerebral (donde se almacenan a largo plazo)
Reprocesamiento y consolidación del recuerdo: el cerebro reevalúa la información emocional y la archiva sin el componente de miedo.
Reducción de la activación amigdalar: la amígdala deja de enviar señales intensas de amenaza
La noradrenalida, químico inductor de la ansiedad, se apaga por lo que se favorece la recuperación de la estabilidad emocional
La reticencia inicial del mundo científico frente a esta terapia debio a que no se sabe exactamente por qué funciona, dio paso a un aluvión de estudios controlados que demostraron mejoras claras y sostenidas en los pacientes. El método funcionaba. Solo un dato: desde las primeras publicaciones de Shapiro en 1989 y su uso entre veteranos del ejército americano con estrés postraumático, la técnica ha evolucionado hasta alcanzar una implantación actual masiva tanto en clínicas privadas como en contextos institucionales, como en la Comunitat Valenciana.
Esa implantación institucional tuvo una prueba de fuego durante la dana, sin ir más lejos. La Conselleria de Sanitat se encontró con una población ampliamente afectada y con la necesidad de activar dispositivos de atención psicológica en un contexto de emergencia. Había que dar respuesta a una emergencia colectiva sin precedentes. Y otra ventaja de la EMDR es que se pueden hacer intervenciones colectivas.
En el departamento de La Ribera, en el centro de una de las zonas más afectadas, ya había profesionales formados en esta técnica y pasaron a integrar del proyecto. La psicóloga clínica Paz García lo vivió desde dentro.
En ese contexto, la intervención se organizó en distintas etapas. Como explica la psicóloga clínica, el primer nivel fue grupal: «en el hospital de La Ribera se planteó una atención escalonada, haciendo en inicio grupos con el protocolo EMDR ASSYST», un abordaje diseñado para situaciones de desastre que permite reducir la hiperactivación traumática en fases tempranas. Tras esa primera intervención, «una parte de los pacientes eran alta terapéutica, pero otros pasaron al siguiente nivel de intervención desde un marco individual», ya centrado en el trabajo más profundo con el trauma.
Las primeras actuaciones se realizaron sobre el terreno, desplazándose a las poblaciones afectadas y trabajando desde los centros de salud, a partir de las derivaciones de atención primaria y de los servicios sociales municipales. En el caso de La Ribera, las intervenciones grupales utilizando EMDR permitieron llegar a más de un centenar de afectados, con un equipo inicial de tres profesionales, en un momento de máxima vulnerabilidad colectiva.
Vivir sin miedo
No perdamos de vista que el objetivo de ésta y del resto de terapias no es extirpar el miedo. «Es una respuesta adaptativa que no la tenemos que eliminar», recuerda Molero. Huir de él es perder información sobre nosotros mismos: «Si directamente te quitas ese malestar, estás perdiendo información. Para poder transitar bien el miedo hay que darle espacio, hay que sentirlo, tolerarlo». Solo así se diferencia el miedo que protege del miedo que gobierna.
Escuchar al miedo no significa rendirse a él. Significa comprender qué está señalando: una herida no procesada, una experiencia sin digerir, una sensación que no ha encontrado todavía su sitio. Cuando el miedo se convierte en algo patológico, esa escucha no se debe hacer en soledad. Se debe sostener, regular y transformar dentro de un contexto profesional que sabe cómo guiar al cerebro para que deje de reaccionar como si el peligro siguiera aquí. No estamos solos y abandonados a nuestra suerte en mitad de la noche.
Buscar ayuda no es reconocer debilidad. Es sencillamente asumir que el miedo dejó de ser útil. Que ya no informa: limita. Que ya no alerta: invade. Y cuando dejamos que alguien nos acompañe a recolocarlo, el miedo vuelve a su función original: proteger sin gobernar, advertir sin dirigir y acompañar sin decidir por nosotros.
Nuestro cerebro sabe sobrevivir. Es automático. Pero vivir sin miedo, es un aprendizaje permanente y continuo.
Créditos
-
Narrativa Visual
Beatriz de Zúñiga -
Ilustraciones
Felip Ariza -
Webmaster
Raúl Gómez -
Texto e infografías
Patricia Cabezuelo
Reportaje elaborado con las entrevistas a Enrique Lanuza, catedrático de Biología Celular y experto en neurobiología del miedo (Universitat de València), Mila Molero Zafra, psicóloga general sanitaria y consultora EMDR especializada en trauma y memoria emocional y Paz García Pérez, psicóloga clínica del Hospital Clínico de Valencia y los artículos y publicaciones: «Memory reconsolidation», M. Alberini; «Actualización en la codificación de enfermedades mentales», Ministerio de Sanidad; «Neural circuits underlying a psychotherapeutic intervention for fear», J. Baek; «Bodily maps of emotions», L. Nummenmaaa y otros; «How to manage, anxiety and fear», mentalhealth.org; «Encuesta de Salud de la Comunitat Valenciana», Conselleria de Sanidad, GVA; «Salud mental en datos: prevalencia de los problemas de salud y consumo de psicofármacos y fármacos relacionados a partir de registros clínicos de atención primaria», Ministerio de Sanidad; «The role of eye movement desensitization and reprocessing (EMDR) therapy in medicine», F. Shapiro; «A hypothetical mechanism of action of EMDR: the role of slow wave sleep», M. Pagani y S. Carletto, «Los artículos de investigación que todo terapeuta EMDR ha de conocer», Asociación MDR España; «EEG alpha power modulation during EMDR therapy in PTSD patients», M. Pagani.
RSS de noticias de Sociedad/Salud








